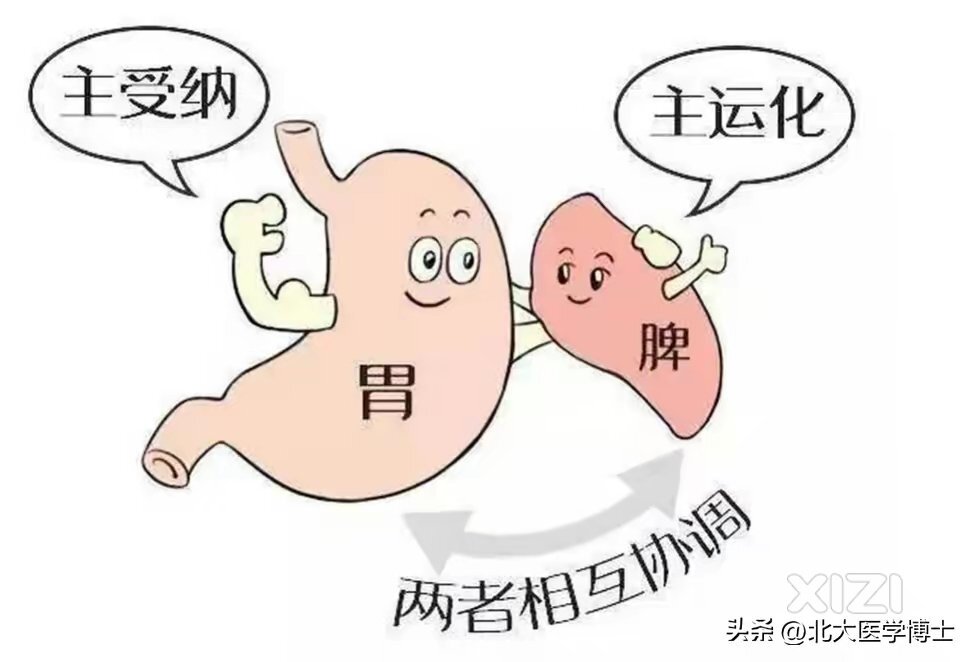
在阅读此文之前,诚恳请您点击一下右上角关注,既方便每天早晨6:30阅读科普,又方便进行讨论和分享,还能让你更便利获得调理方案,有不一样的参与感,谢谢您的支持。」中医认为,脾虚湿盛体质是痛风发走的内因基础,外感风寒湿热诸邪侵袭只是发病的外因或诱因,而且即使痛风进展到痰瘀互结的阶段,不管是痛风急性期、间歇期、慢性期,在痛风的发张和发展整个过程,脾虚湿盛的内因基础并未消失,而是一直存在甚则更重。因此在痛风分期治疗时,在积极治标(化痰祛瘀清热,通络活血化瘀等)的同时,毒脾虚湿盛的基本内因给予足够的重视,将健脾燥(化)湿的方法应用于痛风调治的全程,方可加强疗效,并能提高远期疗效,避免尿酸反弹,有效减少痛风发作次数,乃至很多年不发作。痛风,和脾胃功能关系密切,脾胃好了,尿酸难升高,痛风难发作脾,是人体后天之本,主运化,是人体气血生化之源。如果中焦脾胃元气足,水谷精微运化、输布、濡养身体等诸功能正常,正气存内,外邪也不可干。可是如果脾胃既伤(包括先天禀赋不足或后天饮食不节损伤脾胃),则脾气不足,后天之本亏虚,运化失权,气血生化乏源,变生诸病。所以金元四大家之一、中医脾胃论创始人李东垣说:百病皆由脾胃衰而生。因此可以认为,痛风疾病之所以发生,脾虚湿盛是痛风病机的核心和基础。之后到了肾阳虚阶段只是脾虚湿盛的转归结果,湿、热、痰、瘀、毒互结,只是病理证候中心。痛风都胖子,肥人多痰湿——百病生于痰,痰湿阻滞经络,生痰化毒,瘀和毒与痰湿进一步互结不化,交相为害,终于导致脏腑受累等虚症,让痛风成为本虚标实的兼杂之证。但是,即使到了痰湿瘀毒阻滞,痛风从量变到质变,脾虚湿盛这个最初的内因核心,依然左右着痛风的发作和进展。他,45岁,痛风5年,手脚关节频发,健脾燥湿散结化瘀方,尿酸540降到360最后,分享一则以健脾燥湿为主线治疗痛风急性期和缓解期的医案,尿酸成功从540降到360,并能稳定住,不反弹。他,45岁,痛风5年,手脚关节频发,发现尿酸高5年,最高到 680,每年痛风发作至少2次,服用抗炎镇痛即可缓解,但没有系统控制过尿酸。一年前开始血压高,其他代谢指标均正常。两天前和朋友一起吃海鲜喝啤酒,于当天凌晨痛风发作,,左侧腕关节和左侧足部先后痛风发作,疼痛剧烈难忍,关节红肿热痛,皮温高,影响走路和拿东西,触压更痛。舌暗红,舌胖大,齿痕舌,苔薄白。生理生化检查,血尿酸540;双源X光检测,右侧腕关节、足部可见尿酸盐沉淀,这就可以明确诊断为痛风,且尿酸高。中医辨证为痰湿内蕴、壅滞经络痛风。鉴于患者要求尽快缓解疼痛,给予西药抗炎镇痛治疗,服用秋水仙碱,用药三天。中药以健脾燥湿散结、活血通络化瘀止痛的疗法,兼以清解郁热,方用健脾燥湿化痰通络方,组方(应平台审核规则,不表详方):薏苡仁、党参、黄芪、白术、山药、茯苓、萆薢、砂仁、甘草、川芎、赤芍、丹参、香附、虎杖、山慈菇、黄柏。上方连服5剂。果然,服药3天后诸症皆消,手脚关节活动正常。这就让患者对中药的认知兴趣大增,毕竟过去他每每痛风发作,都是以秋水仙碱和非甾体抗炎药后一周左右缓解。中药服用近三天就患者,确实令他很意外。因此要求继续用中药调理。复诊时,虽热毒已清,湿浊略减,但脾虚的本因还在,并进入间歇期,舌胖大显著好转,舌偏暗不红,舌白,脉细滑。这预示着脾虚湿盛依在,湿浊內滞经脉。效不更方,继续施以健脾燥湿、活血通络方。上方略给加减——薏苡仁、党参、黄芪、白术、山药、茯苓、萆薢、砂仁、嘎草、川芎、枳壳、香附、连翘、柴胡。续服6剂。全方共奏健脾利湿协合作、化瘀通络通利关节的效果。6天后,尿酸降到520,他感觉浑身轻松,精神体力比以往充沛,大便规律。进入慢性期,此期标实不明显,主要是脾虚湿盛,清阳不升,经脉壅滞,继续施以健脾燥湿、通阳温肾方、活血化瘀方,方子变成下面这个:薏苡仁、党参、黄芪、白术、山药、茯苓、萆薢、砂仁、川芎、桂枝、乳香、桑寄生、秦艽、淫羊藿、山茱萸。最后方剂,加减续用三个月,尿酸降到360,受随访2年,痛风未再复发,表现稳定,患者很是满意。不管你是口疮、口腔扁平苔藓,还是尿酸高痛风,都可以参与“口腔黏膜和痛风千名援助计划”,帮你解读报告,梳理一对一调理。方法很简单,只要您关注@北大医学博士后单独悄悄地回复(别在评论区)我一句:我要参加,留意悄悄给你的反馈即可。#头条文章养成计划#